
- DAZ.online
- News
- Politik
- Was tun gegen Lieferengp...
GRPG-Symposium
Was tun gegen Lieferengpässe?
Berlin - 13.06.2019, 15:00 Uhr

Lieferengpässe managen gehört zu täglichen Geschäft der Apotheken. (Foto: wavebreakmedia / stock.adobe.com)
Ist die Arzneimittelversorgung der Patienten noch sicher? Öffentliche Apotheken klagen derzeit über rund 170 nicht lieferbare Medikamente, in den Kliniken sieht die Situation nicht besser aus. Am gestrigen Mittwoch diskutierten Pharmazeuten und Juristen bei einem wissenschaftlichen Symposiums in Berlin Ursachen und Lösungsansätze. Könnte möglicherweise künftig das EU-Fälschungsschutzsystem dabei helfen, Engpässe frühzeitig zu erkennen?
Am gestrigen Mittwoch lud die Gesellschaft für Recht und Politik im Gesundheitswesen (GRPG) zu einem wissenschaftlichen Symposium in Berlin. Der Titel der Veranstaltung: „Ist die Arzneimittelversorgung der Patienten noch sicher?“. Daran mag man durchaus zweifeln, wenn man an die Arzneimittelskandale der jüngeren Vergangenheit denkt und an die Lieferengpässe, mit denen öffentliche und Krankenhausapotheken tagtäglich zu kämpfen haben. 170 oder noch mehr Arzneimittel sind derzeit nicht lieferfähig, erklärte Magdalene Linz, Moderatorin der Veranstaltung und Präsidentin der niedersächsischen Apothekerkammer. Wie sich die Situation für Behörden, Krankenhäuser, Industrie und Selbstverwaltung darstellt, zeigten die verschiedenen Referenten auf.
Mehr zum Thema

Versorgungsprobleme
BfArM: 226 Mal eingeschränkte Verfügbarkeit oder Engpass
Zu diesen zählte auch Dr. Michael Horn, Leiter der Zulassungsabteilung 1 des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) und dort verantwortlich für den Bereich Lieferengpässe. Der Pharmazeut leitet auch den 2016 eingerichteten Jour Fixe zu Liefer- und Versorgungsengpässen. Mit Sorge beobachtet er, wie Konzentrationsprozesse das Problem der Engpässe zunehmend verschärfen. Beispiel Valsartan: Als im Juli 2018 der große Rückruf wegen einer beim chinesischen Wirkstoffhersteller Zhejiang Huahai festgestellten NDMA-Verunreinigung erfolgte, war in der Zulassungsdokumentation von 128 der 195 in Deutschland erhältlichen Valsartan-Arzneimitteln eben dieser Wirkstoffhersteller genannt. Oft waren auch weitere angegeben – doch dann ließ sich kaum nachverfolgen, wer nun wirklich den Wirkstoff geliefert hatte, denn welchen Lieferanten der Zulassungsinhaber tatsächlich aktiv nutzt, ist nicht meldepflichtig. Dieses Mehr an Transparenz wird auch das Gesetz für mehr Sicherheit in der Arzneimittelversorgung (GSAV) noch nicht bringen. Im Fall Valsartan war es am Ende meist doch der eine. Und so betraf der Rückruf in der ersten Welle rund 40 Prozent des deutschen Marktes.
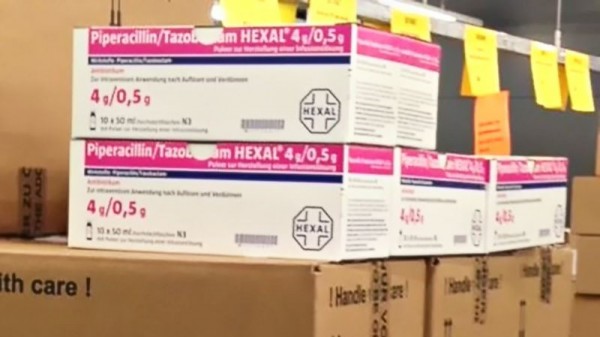
Ein weiteres Beispiel, das vor allem Kliniken traf, war der Engpass beim Antibiotikum Piperacillin/Tazobactam. Ende 2016 explodierte die Produktionsstätte des chinesischen Herstellers, der über einen Weltmarktanteil von 50 Prozent verfügt. Auch in Deutschland waren 45 Prozent des Marktes betroffen. Das Bundesgesundheitsministerium erklärte einen Versorgungsmangel. Im November 2018 wurde derselbe Hersteller GMP-non-compliant erklärt. Im Jour Fixe stellte man seinerzeit fest: Wenn nur 15 Prozent Piperacillin/Tazobactam fehlten, kämen die Kliniken in erhebliche Not und müssten massiv umstellen, was gerade bei Antibiotika hoch riskant sein könne.
Kliniken erkennen selbst: Wir kaufen zu günstig ein
Horn betonte allerdings: Es sind nicht nur China und Indien, die Probleme bereiten. Man habe es hier nur mit sehr großen Produktionen zu tun, deren Ausfall entsprechende Wirkungen hat. Dass die Ursachen auch anders liegen können, zeigte in diesem Jahr der Oxytocin-Engpass, der die Krankenhäuser erneut Alarm schlagen ließ. Hier gibt es zwei Marktteilnehmer: Rotexmedica mit rund 70 Prozent, Hexal mit 30 Prozent. Als der erstgenannte Hersteller nicht mehr lieferfähig war, konnte auch der kleinere Mitbewerber den Markt nicht mehr bedienen. Hinzu kam das Problem, dass zwar einige Chargen bereit standen, diese aber nicht den Erfordernissen der EU-Fälschungsschutzrichtlinie entsprachen und überdies ihre Packungsbeilage nicht aktuell war. Nachdem der Versorgungsmangel offiziell erklärt war, konnte das zuständige Regierungspräsidium diese Produkte aber freigeben.
Mehr zum Thema

Spurensuche
Ist Securpharm schuld am Oxytocin-Engpass?

Bekanntmachung im Bundesanzeiger
Oxytocin: Ministerium stellt Versorgungsmangel fest
Der BfArM-Abteilungsleiter berichtete weiterhin von einer Sondersitzung des Jour Fixe zur Verbesserung der Lieferfähigkeit versorgungsrelevanter Basistherapeutika in Krankenhäusern. Schon bei einer vorherigen Schwerpunktsitzung zur Klinikversorgung sei deutlich geworden, dass alle Beteiligten – nicht nur die (generischen) Pharmaunternehmen, sondern auch die Krankenhausapotheker und sogar die deutsche Krankenhausgesellschaft (DKG) – darin übereinstimmen, dass Kliniken zu günstig einkaufen. Die Zitrone sei so ausgequetscht, dass Lieferausfälle vorprogrammiert seien, so die Erkenntnis. Die DKG zeigte sich daher bereit, mehr zu investieren, wenn dadurch die Lieferfähigkeit abgesichert werden könne. Denn ihnen sei klar: Das gegenwärtige Engpassmanagement koste sie noch viel mehr. Und so traf man sich im März 2018 mit dem Ziel, eine Empfehlung zur guten Einkaufs- und Vertragspraxis auszusprechen und so Lieferengpässe zu vermeiden. Es geht dabei um robustere Lieferketten und vertragliche Lösungen, die Abhängigkeiten von nur einem Hersteller bzw. Produktionsstandort verhindern. Festgezurrt ist die Empfehlung zwar noch nicht, laut Horn aber in der Abstimmungsphase.
Horns Fazit: Alle Beteiligten sind gefordert, ernst- und gewissenhaft an einer Verbesserung der Strukturen arbeiten müssen. Und dazu muss jeder seinen aktiven Beitrag leisten. Das geschehe im Jour Fixe schon sehr erfolgreich, hier zeige man nicht reflexartig mit dem Finger auf die jeweils anderen, sondern frage sich zuerst, was man selbst in der konkreten Situation tun kann. Sehr wichtig seien hier die Apotheker, betonte Horn. Sie müssten den Patienten die Situation vermitteln, um die Compliance sicherzustellen. „Das kann nur jemand leisten, der den Patienten vor sich stehen hat“, so Horn.
Neue Meldemöglichkeiten für Apotheker und neue Nutzungsmöglichkeiten für das Fälschungsschutzsystem?
Und der Pharmazeut hat durchaus Ideen, wie man sich künftig ein besseres Bild von der Engpass-Situation verschaffen könnte. Denn man darf nicht vergessen: Die beim BfArM gemeldeten Engpässe versorgungsrelevanter Arzneimittel entspringen lediglich einer erklärten Selbstverpflichtung der Zulassungsinhaber; sie erfolgen über Formblätter. Die Apotheken selbst zählen sehr viel mehr Lieferengpässe. Horn kann sich perspektivisch vorstellen, dass auch öffentliche und Krankenhausapotheken solche strukturierten Meldungen abgeben. Technisch dürfte das funktionieren – und es könnte die Diskussion versachlichen.
Überlegen könne man überdies, ob nicht auch die neue riesige Datenbank, die genau abbildet, wie viele Packungen von welchem Arzneimittel im Markt sind, genutzt werden könnte. Gemeint sind die Datenspeicher, die im Zusammenhang mit der EU-Fälschungsschutzrichtlinie aufgebaut wurden. Die Delegierte Verordnung sieht vor, dass den zuständigen Behörden – wie in Deutschland das BfArM oder das PEI – der Zugang zu den Datenspeichern und den darin enthaltenen Informationen nicht nur zu gewähren ist, um potenzielle Fälschungsfälle zu untersuchen.
Ein weiterer Zweck kann die „Pharmakovigilanz oder Pharmakoepidemiologie“ sein. Möglicherweise, so Horn, lasse sich darunter auch der Versorgungsaspekt der Lieferengpässe subsumieren, sodass man ein Monitoring durchführen und hierdurch Verknappungen frühzeitig erkennen könnte. Doch bevor man solche Gedanken weiterführt, ist es erst einmal wichtig, dass das Fälschungsschutzsystem für seinen eigentlichen Zweck rund läuft.
























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.