
- DAZ.online
- DAZ / AZ
- DAZ 41/2021
- Praktische Tipps bei ...
Arzneimittel und Therapie
Praktische Tipps bei atopischer Dermatitis
Patienten beim Management ihrer Krankheit unterstützen
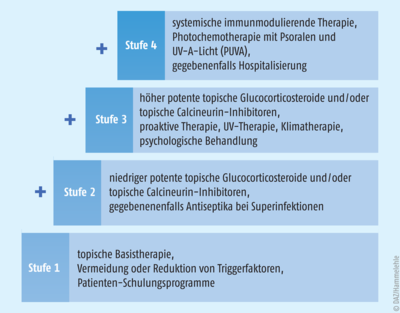
Die Therapie der atopischen Dermatitis richtet sich nach dem klinischen Bild der Erkrankung und folgt einem Stufenplan (s. Abb.). Bis vor Kurzem stand für Patienten, die nicht auf eine Lokal- oder Phototherapie ansprachen, lediglich eine unspezifisch wirksame immunmodulierende Systemtherapie mit Glucocorticoiden oder Ciclosporin zur Verfügung. Neue Ansätze ergaben sich durch die Zulassung von Biologika und Januskinase(JAK)-Inhibitoren, die bei schweren Krankheitsverläufen eingesetzt werden. Hier sind die Biologika Dupilumab (Dupixent®) und Tralokinumab (Adtralza®) sowie die JAK-Inhibitoren Baricitinib (Olumiant®) und Upadacitinib (Rinvoq®) zu nennen. JAK-Inhibitoren hemmen mit unterschiedlicher Selektivität die Signaltransduktion zahlreicher proinflammatorischer Zytokine. Die Oralia Baricitinib und Upadacitinib sind zur Behandlung der mittelschweren bis schweren Krankheitsform zugelassen. Für weitere JAK-Inhibitoren (Abrocitinib (Cibinqo®) als orales und Ruxolitinib (Jakavi®) als topisches Arzneimittel) wurden Zulassungsanträge eingereicht. Die JAK-Inhibitoren der zweiten Generation sind wirksam, aber es ist mit unerwünschten Wirkungen zu rechnen. Diese sind den vielfältigen biologischen Wirkungen der Zytokinsignale geschuldet, die durch Januskinasen vermittelt werden, und sollten bei Auswahl und Anwendung eines JAK-Inhibitors berücksichtigt werden. Dies gilt insbesondere bei den oral anzuwendenden Wirkstoffen.
Abb.:Stufentherapie der atopischen Dermatitis. Mit höherer Stufe werden entsprechend der erhöhten Krankheitsaktivität zusätzliche therapeutische Optionen vorgeschlagen. Bei unzureichendem Ansprechen sollten die Diagnose und die Adhärenz überdacht werden (nach [1]).
Für wen Biologika geeignet sind
Bei der Entstehung und Aufrechterhaltung der atopischen Dermatitis spielen die Interleukine 4 und 13 (IL-4 und IL-13) eine zentrale Rolle. Während IL-4 eher zur humoralen Immunität beiträgt, ist IL-13 das Schlüsselzytokin, das die Entzündungsreaktionen in der Haut auslöst und unterhält. Bereits in intakter und noch ausgeprägter in geschädigter Haut von Patienten mit atopischer Dermatitis wird IL-13 stark überexprimiert. Diese Überexpression aktiviert Entzündungszellen, hat negative Auswirkungen auf Funktionen der Hautbarriere, vermindert die Expression antimikrobieller Peptide, fördert die Dysbiose, beeinflusst den Kollagenstoffwechsel und trägt zum fibrotischen Remodeling der Haut bei. Die beiden Biologika Tralokinumab und Dupilumab greifen in diese Signalwege ein: Tralokinumab neutralisiert die biologische Aktivität von IL-13, Dupilumab hemmt den IL-4- und IL-13-Signal-weg. Beide Wirkstoffe verringern die Inflammation und den Juckreiz und verbessern das Hautbild. Sowohl unter Dupilumab als auch unter Tralokinumab waren Lokalreaktionen an der Einstichstelle sowie Bindehautentzündungen (Konjunktividen) die häufigsten Nebenwirkungen. Weitere Biologika, die derzeit in Studien untersucht werden, sind Lebrikizumab, ein monoklonaler Antikörper gegen IL-13, und Nemolizumab, der gegen die Alpha-Untereinheit des IL-31-Rezeptors gerichtet ist.
Die Stellungnahme im Wortlaut
Den vollständigen Text der Stellungnahme der GD Gesellschaft für Dermopharmazie e. V. finden Sie auf DAZ.online, indem Sie den Webcode P5EF7 in die Suchfunktion eingeben.
Bei gegebener Indikation – also gemäß der Fachinformation – können grundsätzlich alle Patienten mit Biologika behandelt werden. Dies gilt insbesondere für die Langzeittherapie. Obwohl keine Daten zur Reproduktionstoxizität vorliegen, sollten Biologika während der Schwangerschaft vermieden bzw. ausreichend lange vor einer geplanten Schwangerschaft abgesetzt werden. Wichtig ist der Hinweis für Asthmatiker, dass sich deren Symptomatik unter der Behandlung mit Dupilumab oder Tralokinumab verbessern kann. Sie sollten gut überwacht werden und gegebenenfalls die Asthma-Medikation neu eingestellt werden.
Beratung bei Abgabe und Therapie
In ihren Empfehlungen geht die Deutsche Gesellschaft für Dermopharmazie ausführlich auf mögliche Fragestellungen zu einer Therapie mit Biologika ein. Der Frage-Antwort-Katalog umfasst Angaben zur Dosierung, zur Anwendung, zur Therapieumstellung, zur Lagerung und zum Einfluss auf die Verkehrstüchtigkeit und geht weiter auf das Management potenzieller unerwünschter Wirkungen ein. Mögliche Anwenderfragen betreffen allergische Reaktionen, Rötungen an der Einstichstelle und entzündliche Manifestationen am Auge unter Dupilumab- bzw. Tralokinumab-Therapie (s. Kasten „Was tun bei Nebenwirkungen am Auge?“).
Was tun bei Nebenwirkungen am Auge?
Treten unter Dupilumab bzw. Tralokinumab Konjunktividen und Lidrandentzündungen auf, kann den Patienten mit praktischen Tipps geholfen werden:
- Wärme, Massage und Reinigung pflegen den geröteten Lidrand.
- Augentropfen auf der Basis von Hyaluronsäure oder mit Inhaltsstoffen wie Carbomer, Hypromellose, Dexpanthenol oder Povidon helfen, das Auge zu befeuchten.
- Tacrolimus-haltige Salben können im Lidkantenbereich – bei Blepharitis auch auf dem Augenlid – angewendet werden.
- Tritt nach vier bis sechs Wochen keine Besserung ein, können – in Abstimmung mit einem Augenarzt – nach Ausschluss infektiöser Ursachen kurzzeitig Glucocorticoid-haltige Augentropfen und eventuell Ciclosporin-haltige Ophthalmika eingesetzt werden.
- Patienten, die zu trockenen Augen, allergischen oder rezidivierenden Konjunktividen neigen, kann eine vorbeugende Anwendung von Hyaluronsäure-haltigen Augentropfen oder anderen Tränenersatzmitteln empfohlen werden.
Oft sind Patienten verunsichert, wie sie sich verhalten sollen, wenn eine Dosis verpasst wurde. Auch hier gibt die Gesellschaft für Dermopharmazie praktische Tipps:
- Vergessene Injektionen sollten schnellstmöglich nachgeholt werden, es sei denn, der Behandlungszyklus ist schon zur Hälfte um, dann entfällt sie. Die nächste Injektion erfolgt danach regulär.
- Bei versehentlicher Verabreichung zweier Dosen sollte sofort der behandelnde Arzt informiert werden. Wenn keine unerwünschten Wirkungen aufgetreten sind, wird auch hiernach regulär die nächste Dosis appliziert.
- Wurde die Therapie unterbrochen, muss die Dosis für die weitere Therapie individuell vom behandelnden Arzt festgelegt werden.
Stellen Patienten Fragen nach relevanten Wechselwirkungen mit anderen Arzneimitteln, so können sie beruhigt werden: Es sind keine bekannt. Auch Laborkontrollen sind nicht notwendig und können verneint werden: Auch wenn die Leber- oder Nierenfunktion eingeschränkt ist, ist in der Regel keine Dosisanpassung notwendig.
Dokumentation auch ohne gesetzliche Verpflichtung
Laut Fachinformationen der biologischen Arzneimittel sollen zur Verbesserung der Rückverfolgbarkeit des angewendeten Arzneimittels dessen Bezeichnung und die jeweilige Chargennummer eindeutig dokumentiert werden. Im Sinne der Arzneimittelsicherheit wird empfohlen, dieser Forderung auch ohne gesetzliche Verpflichtung nachzukommen. Dazu sollten die dokumentierten Daten von der Apotheke an die Arztpraxis bzw. Klinik, von der die Verordnung ausgestellt wurde, weitergeleitet werden. Dort können sie dann in die jeweilige Patientenakte eingetragen werden. Bei Meldungen unerwünschter Wirkungen sollte ebenfalls in allen Fällen neben der Bezeichnung des Arzneimittels die jeweilige Chargennummer mit angegeben werden.
Impfungen unter einer Biologika-Therapie werden differenziert betrachtet: Eine Impfung mit inaktivierten Impf- oder Totimpfstoffen ist möglich. Auch für eine Impfung mit den gegenwärtig verfügbaren SARS-CoV-2-Impfstoffen sind weder die Erkrankung noch eine Behandlung mit Dupilumab oder Tralokinumab eine Kontraindikation. Bei Lebendimpfstoffen sollte das Biologikum etwa drei bis vier Halbwertszeiten vor und ein bis zwei Wochen nach der Impfung abgesetzt werden.
Ob eine Therapie mit Biologika einen Einfluss auf das Risiko für eine Infektion mit SARS-CoV-2 oder auf den Verlauf einer COVID-19-Erkrankung hat, wurde nicht untersucht. Die Wahrscheinlichkeit ist indes sehr gering, da Prozesse der Th2-Immunantwort, die von den Biologika adressiert werden, keine entscheidende Rolle in der Virusabwehr spielen und in Studien keine erhöhte systemische Infektanfälligkeit beobachtet wurde. |
Literatur
Therapie der atopischen Dermatitis mit Biologika – Empfehlungen für die Patientenberatung in Klinik, Praxis und Apotheke. Stellungnahme der GD Gesellschaft für Dermopharmazie e. V., 26. August 2021





















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.