
- DAZ.online
- News
- Pharmazie
- Corona-Update: Wie weit ...
Coronavirus
Corona-Update: Wie weit ist die Forschung?
Berlin - 12.03.2020, 11:00 Uhr
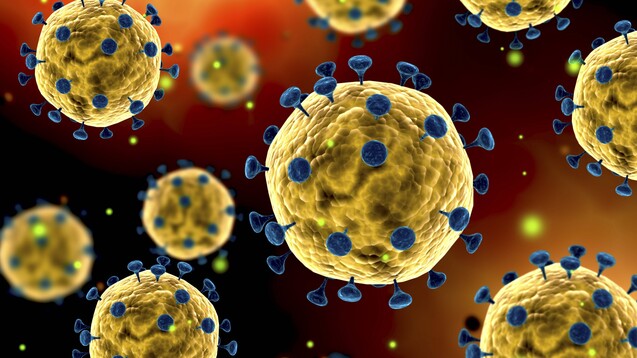
Das Spike-Protein des neuartigen Coronavirus SARS-CoV-2 scheint zur Adsoprtion auch an die ACE2-Rezeptoren zu binden. Viele Ansätze für neue Wirk- und Impfstoffe konzentrieren sich auf das Glykoprotein auf der Virusmembran. (s / Foto: imago images / StockTrek Images)
Um die Forschung zum Coronavirus zu beschleunigen, hat das Bundesministerium für Bildung und Forschung bereits in der vergangenen Woche einen Förderaufruf über 10 Millionen Euro veröffentlicht. Nun will Bundesforschungsministerin Anja Karliczek (CDU) weitere 145 Millionen Euro als Sofort-Maßnahme bereitstellen. Doch wie weit ist die Forschung in der Entwicklung neuer Wirk- und Impfstoffe eigentlich? DAZ.online hat den aktuellen Stand zusammengefasst.
„Das Verständnis der Übertragung des Virus ist der Schlüssel zu seiner Eindämmung und zukünftigen Prävention“, erklärte David Veesler, Virologe von der University of Washington, kürzlich gegenüber dem Nature Magazin. Seit dem Ausbruch des neuartigen SARS-CoV-2-Virus haben Forscher rund um die Welt bereits viel über die biochemischen Abläufe an der Virus-Wirts-Interphase herausgefunden. Auf diese Weise konnten bereits einige mögliche Drug Targets identifiziert werden: Dazu zählen beispielsweise ein Glykoprotein (Spike) auf der Virushülle, der entsprechende Rezeptor auf der Plasmamembran der Wirtszelle sowie das Enzym Furin der Wirtszelle, das womöglich zur Aktivierung eines Teils des Spike-Proteins beiträgt. Im letzten Punkt scheint sich das neuartige Virus offenbar von den bisher bekannten Coronaviren zu unterscheiden. Furin wird in vielen menschlichen Geweben beispielsweise in der Lunge, der Leber und dem Dünndarm exprimiert, was einige Covid-19-Symptome wie Leberversagen erklären könnte.
Das besagte Spike-Protein kann in zwei funktionelle Einheiten unterteilt werden: Während die S1-Untereinheit die Adsorption an die Wirtszelle vermittelt, ist die S2-Domäne für die Fusion der viralen Membran mit der der Wirtszelle verantwortlich. In einem ersten Schritt bindet die verantwortliche Domäne (Receptor-Binding Domaine, RBD) der S1-Einheit an das humane Angiotensin-konvertierendes Enzym 2 (ACE2) – genau wie beim bereits bekannten SARS-CoV. Allerdings soll die Affinität des S-Proteins des neuartigen SARS-CoV-2 gegenüber ACE2 10- bis 20-fach höher sein, was ein Grund für die rasche Verbreitung sein könnte. Eine mögliche erhöhte Expression der kardialen ACE2 infolge einer Hypertonie-Therapie mit ACE-Hemmern oder Angiotensin-Rezeptor-Blockern könnte im Falle einer Infektion mit SARS-CoV-2 also vielleicht ein erhöhtes Risiko darstellen.
Antivirale Wirkstoffe: neu entwickeln oder umwidmen?
Antivirale Wirkstoffe, die bereits zugelassen sind oder sich aktuell in der klinischen Phase befinden, auf eine mögliche Breitbandwirkung zu überprüfen, ist eine möglichst effiziente Art, wirksame Arzneimittel gegen das neue Virus zu finden. Aus derartigen Tests sind bereits einige potenzielle Arzneistoffkandidaten hervorgegangen. Remdesivir beispielsweise wurde ursprünglich als Medikament gegen Ebola entwickelt, ist allerdings noch nicht zugelassen. In den vergangenen Monaten wurde jetzt bekannt, dass es möglicherweise gegen eine Vielzahl von RNA-Viren wirksam sein könnte. Bereits im Februar hat die erste klinische Studie in den USA zu Gileads Remdesivir an COVID-19-Patienten am University of Nebraska Medical Center (UNMC) begonnen. In China laufen ebenfalls Untersuchungen zu Remdesivir.
Bei in vitro Versuchen zeigte sich noch ein weiteres Medikament als vielversprechend: Chloroquin. Das 4-Aminochinolin-Derivat ist in Deutschland eigentlich unter Handelsnamen wie Resochin® aus der Malariaprophylaxe und -therapie bekannt. Da aber resistente Plasmodium-falciparum-Stämme mittlerweile weltweit verbreitet sind, ist das Chloroquin laut den Leitlinien der Deutschen Gesellschaft für Tropenmedizin nur noch bei der Unterform Malaria quartana indiziert. Wird es in der Therapie nur kurzfristig oder bei der Prophylaxe nur niedrig dosiert eingesetzt, ist das Mittel relativ gut verträglich. Zusätzlich zu der bereits bekannten Erhöhung des endosomalen pH-Wertes durch Chloroquin, scheint der Wirkstoff auch die terminale Glykosylierung von ACE2 zu beeinträchtigen, was die Bindung des Virus an den Rezeptor negativ beeinflussen könnte. Daher zeigt sich die Hoffnung, dass das Mittel eventuell umgewidmet werden könnte. Die Wirksamkeit müsste natürlich trotzdem belegt werden.
Das Deutsche Zentrum für Infektionsfoschung (DZIF) hingegen verfolgt seit dem MERS-Ausbruch 2013 die Strategie, neue Breitband-Antiinfektiva zu entwickeln, indem primär Faktoren, die von der infizierten Wirtszelle stammen und vom Virus für dessen Vermehrung benötigt werden, oder konservierte Virusfaktoren als Targets ausgewählt werden. „Wir müssen uns unabhängig machen von Hyperaktivitäten während und nach Ausbrüchen“, erklärte Prof. Dr. Rolf Hilgenfeld bei einer Pressekonferenz am vergangenen Montag. Die Arbeiten seines Teams hätten zu einem Wirkstoff geführt, der bereits an Mäusen hinsichtlich seiner Wirkung im Körper getestet worden sei. Für die Weiterentwicklung habe man sich der Initiative Innovative Arzneimittel IMI2 der Europäischen Kommission angeschlossen.
Einen gänzlich anderen Ansatz verfolgt die Firma Apeiron Biologics mit Sitz in Wien, die ein rekombinantes humanes ACE2 in löslicher Form im Portfolio hat. Dieses rhACE2, auch als APN01 bezeichnet, soll in der Lage sein, das neue SARS-CoV-2 zu binden und damit vor dem Eintritt in die Zelle abzufangen.
Neue Impfstoffe maximal in einem Jahr
„Aktuell haben 35 Impfstoffentwickler ihre Plattformen auf das Coronavirus umgestellt“, sagte Klaus Cichutek, Präsident des Paul-Ehrlich-Instituts (PEI). Das Robert Koch-Institut (RKI) verwies darauf, dass derzeit klinische Studien mit Impfstoffen gegen MERS-CoV liefen – einem nahen Verwandten von SARS-CoV-2. Ein solcher Impfstoff wurde beispielsweise auch am DZIF entwickelt. Darauf will man jetzt aufbauen: Unter der Leitung von Professor Gerd Sutter, Virologe an der LMU München, wird beispielsweise ein Impfstoff entwickelt, der auf dem „Modifizierten Vacciniavirus Ankara“ (MVA) als Vektor basiert. „Wir bauen darauf, dass wir die MVA Plattform wie bei MERS verwenden können und nur die genetische Information für das Oberflächenprotein des SARS-CoV-2 einbauen müssen“, erklärt Sutter.
Die genetische Konstruktion des Impfstoffes und die ersten Produktionsschritte seien in etwa sechs bis acht Wochen abgeschlossen, prognostiziert Professor Stephan Becker von der Universität Marburg. Er ist der Koordinator des DZIF-Forschungsbereichs „Neu auftretende Infektionskrankheiten“. Das entstandene Impfvirus dringt dann bei einer Impfung in die Zellen ein und synthetisiert das Spike-Protein, das vom Immunsystem als „fremd“ erkannt wird und damit die Immunantwort stimuliert. Es werden spezifische Antikörper und T-Zellen gegen das Spike-Protein gebildet, die dann eine spätere Infektion mit dem Virus verhindern sollen. Doch auch wenn diese ersten Produktionsschritte so ablaufen wie erhofft, wird ein Impfstoff in diesem Jahr nicht mehr zur Verfügung stehen. Da sind die Wissenschaftler sich einig.
In Deutschland findet Impfstoffentwicklung außerdem bei der CureVac AG im Rahmen der „Coalition for Epidemic Preparedness Innovations“ (CEPI) statt. CEPI ist eine öffentlich-private Partnerschaft, in der sowohl staatliche Förderer als auch Stiftungen, Forschungseinrichtungen und Pharma-Unternehmen zusammenarbeiten. Deutschland ist Gründungsmitglied und fördert CEPI seit 2017 mit insgesamt 90 Millionen Euro. In enger Abstimmung mit der WHO hat CEPI sich zum Ziel gesetzt, einen ersten Impfstoff innerhalb weniger Monate in die klinische Erprobung zu bringen. Auch bei CureVac setzt man auf eine mRNA-Plattform und plant, bereits im Frühsommer 2020 mit den klinischen Studien beginnen zu können. Zwei primäre Studienzentren seien bereits identifiziert und in Vorbereitung, heißt es in einer aktuellen Pressemitteilung.
Im April soll in den USA eine erste klinische Studie der Firma Moderna in Zusammenarbeit mit dem National Institute of Allergy and Infectious Diseases (NIAID) anlaufen. Bei dem Impfstoffkandidaten „mRNA-1273“ handelt es sich ebenfalls um eine Sequenz, welche für das Spike-Protein codiert, aber von einem lipiden Nanopartikel umhüllt ist. Es werde aber mindestens zwölf bis 18 Monate dauern, um zu wissen, ob der Impfstoff von Moderna — oder irgendein anderer — sicher und wirksam ist, betonte Anthony Fauci, langjähriger Leiter des NIAID. Außerdem forschen das in Pennsylvania ansässige Biotec-Unternehmen Inovio an einem DNA-Impfstoff und eine Arbeitsgruppe an der University of Queensland an einer rekombinanten Version des Erregerproteins. Alle drei Projekte stehen in Kooperation mit CEPI.
Mehr zum Thema

























2 Kommentare
Fakten und Versäumnisse
von sbreckle am 11.04.2020 um 14:39 Uhr
» Auf diesen Kommentar antworten | 0 Antworten
Mundschutz verbessern
von sbreckle am 09.04.2020 um 17:04 Uhr
» Auf diesen Kommentar antworten | 0 Antworten
Das Kommentieren ist aktuell nicht möglich.