
- DAZ.online
- News
- Spektrum
- Sensor-Tattoos als ...
Farbwechsel zeigen Veränderungen an
Sensor-Tattoos als schlaue Diagnostika
Remagen - 09.08.2019, 15:15 Uhr
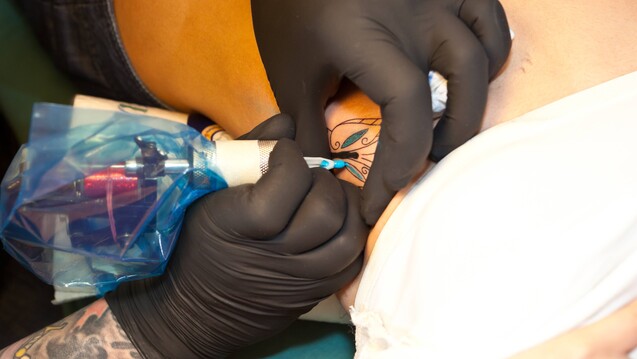
Tattoos auf der Haut könnten in Zukunft auch als Diagnostikum genutzt werden. (Foto: imago images / imagebroker)
Tattoos sind heute bei jüngeren Menschen „große Mode“ und vor allem von den Fußballplätzen dieser Welt nicht mehr wegzudenken. Es gibt sicher geteilte Meinungen über diese Art von Körperschmuck. Tattoos könnten aber in Zukunft auch noch zu mehr taugen als zur Zierde, nämlich als Diagnostikum.
Beim Tätowieren gelangen die Pigmente nach Durchstechen der Oberhaut (Epidermis) in die Lederhaut (Dermis). Hier verleihen sie der Haut das schmückende Tattoo und zwar dauerhaft. Die Dermis ist etwa einen Millimeter dick und enthält Nerven, Blutgefäße, Lymphgefäße und Haarfollikel. Die Hautzellen sind in die extrazelluläre Flüssigkeit eingebettet. Deren wichtigste Komponenten sind Blutplasma und interstitielle Flüssigkeit (ISF). Homöostatische Mechanismen regulieren die Konzentrationen von Metaboliten in der ISF. Deren wichtigste Inhaltsstoffe sind Zucker, Elektrolyte, Lipide und Proteine. Die interstitielle Flüssigkeit könnte also eine wahre „Fundgrube“ für messbare metabolische Parameter sein, die einfach durch Tätowierungen angezapft werden könnte.
Chemische Sensoren statt Pigmenten
Tatsächlich können Tattoos nicht nur für kosmetische, sondern auch für diagnostische Zwecke eingesetzt werden. Daran forschen Ali K. Yetisen von der Technischen Universität München und seine Kollegen. Anstelle von Tattoofarbe injizierten die Wissenschaftler eine Lösung mit chemischen Sensoren in die Haut, mit denen Veränderungen von Gesundheitsmarkern in der interstitiellen Flüssigkeit direkt und dauerhaft gemessen werden können. In ihren Experimenten nutzten sie drei chemische Formulierungen, die auf Biomarker mit einer Farbänderung reagieren, und optimierten diese für ihren Zweck. Wie das genau funktioniert, erklären sie in der Zeitschrift „Angewandte Chemie“.
Azidose oder Alkalose bestimmen
Einer der drei Sensoren ist eine Kombination aus den pH-Indikatoren Methylrot, Bromthymolblau und Phenolphthalein. Die Kombination aus den pH-Indikatoren erfasst eine pH-Range von 5,0 bis 9,0 und kann deshalb die säurebasierte Homöostase gut messen. Der physiologische pH-Bereich der interstitiellen Flüssigkeit reicht von 7,35 bis 7,45. Metabolische Erkrankungen können eine Azidose oder Alkalose induzieren. Wird der Sensor in ein Stück Schweinhaut als Modellhaut injiziert, so reagiert das entsprechende Tattoo auf einen pH-Wert-Anstieg mit einer Farbveränderung von gelb nach blau.
Erhöhten Blutzucker anzeigen
Den zweiten Sensor, einen Glukosesensor, „bastelten“ die Forscher aus den Enzymen Glukoseoxidase (GOD) und Peroxidase (POD) sowie dem Chromogen 3,3’,5,5’-Tetramethylbenzidin zusammen. Das Glukose-Sensing nutzt die so genannte GOD/POD-Methode. Dabei setzt die Glukoseoxidase Glukose zu Gluconsäure und Wasserstoffperoxid um. Zusammen mit dem H2O2 verändert die Peroxidase danach die Struktur des Chromogens. Der resultierende Farbwechsel gibt indirekt Aufschluss über den Glukosegehalt. Je höher die Glukosekonzentration, umso mehr schlägt die Farbe von Gelb nach Dunkelgrün um.
Die mittlere Nüchtern-Glukosekonzentration liegt beim Gesunden bei 4,2 bis 6,4 mmol pro Liter. Glukosekonzentrationen über 7 mmol pro Liter können einen Diabetes anzeigen. Passende Sensoren sollten nach Meinung der Forscher einen breiten physiologischen Bereich von 2 bis 20 mmol Glukose pro Liter überwachen können. Ihr Sensor kann sogar Spiegel von bis zu 50.0 mmol pro Liter detektieren.
Albumin zur Detektion von Leber- oder Nierenversagen
Der dritte dermale Sensor, ein Albumin-Sensor, besteht aus dem Indikator 3’,3’’,5’,5’’-tetrachlorphenol-3,4,5,6-tetrabromsulfophthalein. Dieser zeigt in Gegenwart von Proteinen einen Farbumschlag von gelb über hellgrün nach grün. Der physiologische Wert von Albumin in der interstitiellen Flüssigkeit liegt nach Angaben der Wissenschaftler bei 29 g pro Liter. Sinkende Albuminwerte können Leber- oder Nierenversagen bedeuten. Der von ihnen gewählte Farbstoff kann Konzentrationen von bis zu 5 g pro Liter anzeigen.
Änderungen können auch quantifiziert werden
Sobald die Wissenschaftler den pH-Wert oder die Glucose- bzw. Albuminkonzentration in der Test-Schweinhaut veränderten, konnten sie Farbänderungen der tätowierten Bereiche beobachten. Die Farbeffekte waren aber nicht nur sichtbar. Sie ließen sich auch quantifizieren, und zwar mit Hilfe einer Smartphone-Kamera und einer App, die die aufgenommenen Farbänderungen in vergleichbare Zahlenwerte umwandelt.
Problemloses Monitoring möglich?
Nach Aussage der Autoren könnten solche Sensortattoos dabei helfen, Patienten am Point-of-care permanent zu überwachen, mit einer einfachen und kostengünstigen Technik. Besonders Menschen mit chronischen Erkrankungen und ältere Patienten könnten ihrer Meinung nach von dieser problemlosen Art des Monitorings profitieren. Außerdem hoffen die Wissenschaftler, die Methode auch auf die Messung von Elektrolyten, Krankheitskeimen oder den Dehydrierungszustand von Patienten ausweiten zu können. Ob Tattoos tatsächlich zu nützlichen diagnostischen Werkzeugen werden können, müsse sich aber noch in vielen weiteren Studien zeigen, so das vorläufige Fazit.






















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.