
- DAZ.online
- News
- Spektrum
- Weshalb Grippeimpfstoffe ...
Influenza-Impfung
Weshalb Grippeimpfstoffe so oft versagen
Sttuttgart - 20.11.2017, 10:30 Uhr

Die „inaktivierten“ Impfviren können mutieren, während sie in bebrüteten Hühnereiern heranwachsen. (Foto: dpa-report)
Die Wirksamkeit von Influenza-Impfstoffen ist schwer vorhersehbar, und häufig sind die Effektivitätsraten eher gering. Experten verweisen dann meist darauf, dass sich nie hundertprozentig genau prognostizieren lässt, welche Stämme zirkulieren werden, sodass die Impfstoffe nicht alle Erreger abzudecken vermögen. Doch es könnte noch viele andere Gründe geben, zum Beispiel diesen: Die Impfviren mutieren im Herstellungsprozess, das heißt während der Bebrütung in Hühnereiern.
Hand aufs Herz: Lassen Sie sich gegen Grippe impfen? Sie sollten eigentlich, denn laut STIKO zählen Apothekenmitarbeiter als „in Einrichtungen mit umfangreichem Publikumsverkehr“ tätige Personen zu einer Gruppe mit erhöhtem beruflichem Risiko. Doch bietet die Influenza-Impfung wirklich ausreichend Schutz?
Schwierige Prognose
Zu Beginn jedes Jahres veröffentlicht die Weltgesundheitsorganisation (WHO) ihre Empfehlung für die Zusammensetzung des Grippeimpfstoffes für die kommende Influenzasaison. Dies sichert den Herstellern genügend Vorlaufzeit für die Produktion. Und jedes Jahr aufs Neue hoffen Virologen, impfende Ärzte und natürlich vor allem die Geimpften, dass der dann verfügbare Impfstoff auch tatsächlich das Erregerspektrum der Grippesaison abdeckt und vor dem Ausbruch der Erkrankung schützt. Oft ist das nicht der Fall, wie beispielsweise in der vorangegangenen Saison 2016/17. Das European Centre for Disease Prevention and Control (ECDC) hatte damals eine europaweite Fall-Kontroll-Studie durchgeführt und war zu dem Schluss gekommen, dass der Impfstoff suboptimal ist. Nur 46,9 Prozent der Menschen zwischen 15 und 64 Jahren, die sich hatten impfen lassen, waren vor der Influenza geschützt. In der Hochrisikogruppe ab 65 Jahren war der Impfstoff sogar nur bei 23,4 Prozent effektiv.
Weltweites Problem
Das Problem ist nicht auf Europa beschränkt. Auch aus den Vereinigten Staaten werden Effektivitätsraten zwischen lediglich 10 und 60 Prozent berichtet. „Zehn bis 60 Prozent sind besser als nichts“, konstatierte Professor Dr. Michael Osterholm, Epidemiologe an der University of Minnesota (Minneapolis, USA). Doch für eine potenziell schwerwiegende Erkrankung, an der in den USA bis zu 50 000 Menschen versterben können, sind seiner Ansicht nach solche Effektivitätsraten mehr als unbefriedigend.
Gründe für das Versagen
Die Zusammensetzung des saisonalen Grippeimpfstoffes variiert von Jahr zu Jahr, doch die Erklärungen der Experten für niedrige Effektivitätsraten ähneln sich: Wegen der langen Vorlaufzeit hätten sich andere Virustypen stärker verbreitet, oder es war zwischenzeitlich zu Veränderungen im Genom der zirkulierenden Viren gekommen. Selbst während der Grippesaison kann das noch passieren. Das RKI verweist auf weitere Gründe für ein Impfversagen: Infiziert man sich beispielsweise in den ersten zehn bis 14 Tagen nach einer Impfung mit Influenzaviren, ist der Impfschutz noch nicht vollständig ausgebildet. Eine Grippeerkrankung trotz Impfung ist auch dann möglich, wenn man zum Zeitpunkt der Impfung bereits infiziert war, aber noch keine Symptome hatte. Zu Impfdurchbrüchen kann es auch bei Kindern oder immungeschwächten Personen kommen, weil das Immunsystem durch die Impfung möglicherweise nicht ausreichend stimuliert wurde.
Die Ursachen liegen nicht nur im Hühnerei
Prof. Dr. Danuta Skowronski, Epidemiologin am BC Centre for Disease Control in Vancouver (Kanada), hält eine andere Ursache für wahrscheinlich: Die „inaktivierten“ Impfviren mutieren während des Herstellungsprozesses, das heißt, wenn sie in bebrüteten Hühnereiern heranwachsen. Die damit Geimpften sind dann nicht mehr vor den zirkulierenden Stämmen geschützt. Gemeinsam mit ihren Mitarbeitern hatte sie 2014 eine Arbeit publiziert, die diese Hypothese stützt.
Der Immunologe Prof. Dr. Scott Hensley, University of Pennsylvania (USA), kritisiert in diesem Zusammenhang, dass bei der Impfstoffentwicklung teilweise völlig veraltete Methoden angewendet werden. Beispielsweise setzt man Frettchen ein, deren Genom vom menschlichen stark abweicht. Hensley vertritt außerdem die Meinung, dass der Erstkontakt mit Grippeviren in der Kindheit darüber entscheidet, wie man später auf eine Impfung reagiert.
Der Universal-Grippeimpfstoff - die Lösung des Problems?
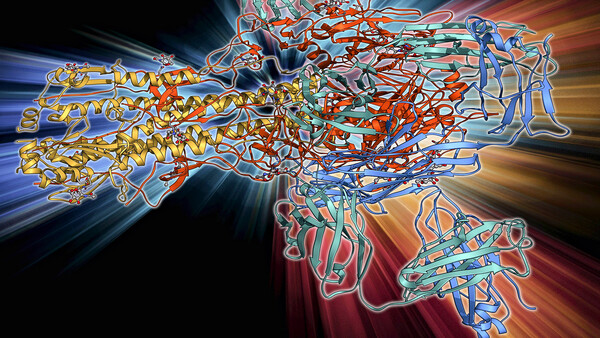
Bei den bisherigen Impfstoffen richtet sich das Immunsystem gegen die „Kopfstruktur“ im Influenza- Oberflächenprotein Hämagglutinin, die hochvariabel ist. Bei einem Universal-Grippeimpfstoff würde das Immunsystem dagegen Antikörper gegen eine Stamm- oder Stielstruktur, mit der das Molekül in der Virushülle verankert ist, bilden. Diese Region ist hochkonserviert, sodass die Antikörper gegen viele verschiedene Virustypen wirksam wären. Derzeit wird weltweit intensiv an derartigen Universal-Impfstoffen gearbeitet. Wie häufig ein solcher Impfstoff verabreicht werden müsste, ist derzeit noch unklar. Bis es soweit ist, sind sich die Experten darin einig, dass die jährliche Immunisierung das einzig Sinnvolle ist. Denn selbst wenn es damit nicht gelingt, die Infektion zu verhindern, so fallen doch die Symptome in der Regel viel milder aus.

























0 Kommentare
Das Kommentieren ist aktuell nicht möglich.