
- DAZ.online
- News
- Pharmazie
- Infektionen mit ...
Therapie, Resistenz und Pipeline
Infektionen mit Klebsiella pneumoniae
Stuttgart - 03.05.2017, 17:00 Uhr
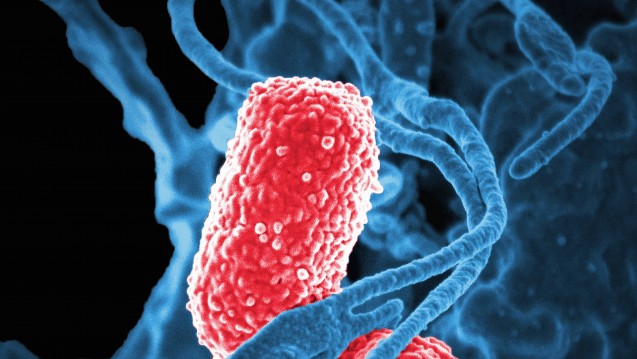
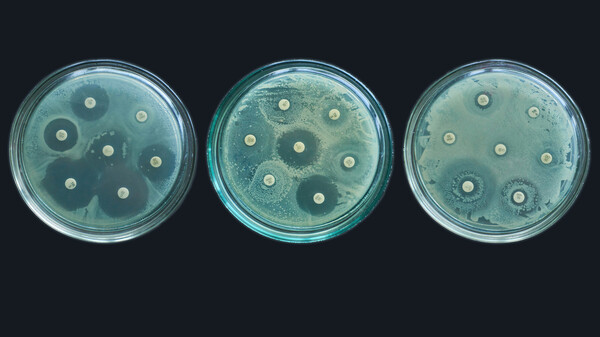
Klebsiella pneumoniae: Erreger von Sepsis und Pneumonien, insbesondere bei Carbapenemresistenz fehlen häufig Antibiotika. (Foto: dpa)
Welche Antibiotika werden bei Kebsiella pneumoniae eingesetzt?
Die Therapie von Carbapenemase-bildenden Enterobacteriaceaen gestaltet sich meist schwierig. Zum Einsatz kommen die Wirkstoffe Colistin, Tigecyclin, Fosfomycin und die Aminoglykoside Gentamicin und Amikacin. Aktuelle Daten weisen darauf hin, dass bei schweren Infektionen mit CRE antibiotische Kombinationen effektiver sind als Monotherapien. Gemeinsam ist all diesen Wirkstoffen, dass sie mitnichten unproblematisch sind. Colsitin ist stark nephro- und neurotoxisch und wirkt allein verabreicht nur eingeschränkt gut. Bei einer Therapie mit Fosfomycin kauft man sich gleichzeitig eine hohe Natriumbelastung ein, zusätzlich wird es rasch unwirksam, wenn es allein verabreicht wird. Außerdem ist beispielsweis in den USA parenterale Fosfomycin nicht auf dem Markt. Kritisch bei Tigecyclin wird insbesondere derzeit die lediglich bakteriostatische Wirkweise des Antibiotikums gesehen. Auch gibt es Daten, die gar auf eine erhöhte Mortalität bei einer Therapie mit Tigecyclin hindeuten. Und die bekannten gefährliche Nebenwirkung bei Aminoglykosiden heißen Oto- und Nephrotoxizität. Genau so wie Colisti, penetrieren Aminoglykoside nur schlecht das Lungengewebe. Und: Die genannten Wirkstoffe sind nicht omipotent, auch hier machen sich erste Resistenzen breit.
Carbapenenem plus Carbapenem bei Carbapenem-Resistenz?
Abenteuerlich und grotesk klingt eine Untersuchung aus Griechenland. Hier wurde versucht, panresistente KPC-produzierende Klebsiellae pneumoniae Infektionen mit Carbapenemen zu therapieren und zwar mit je zwei Carbapenemen. Bislang zeigte dies lediglich in vitro und in einem Mausmodell Erfolg. Gegeben wurde immer Ertapenem, entweder mit Meropenem, Doripenem oder Imipenem/Cilastatin. Ausgenutzt wurde hier die größere Affinität der KPC zu Ertapenem, was dann letztlich lediglich dem Abfangen der Carbapenemasen dienen sollte. Das Ziel ist, für das zweite Carbapenem eine ausreichend hohe Wirkstoffkonzentration zu erreichen.


















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.