
- DAZ.online
- News
- Pharmazie
- Infektionen mit ...
Therapie, Resistenz und Pipeline
Infektionen mit Klebsiella pneumoniae
Stuttgart - 03.05.2017, 17:00 Uhr
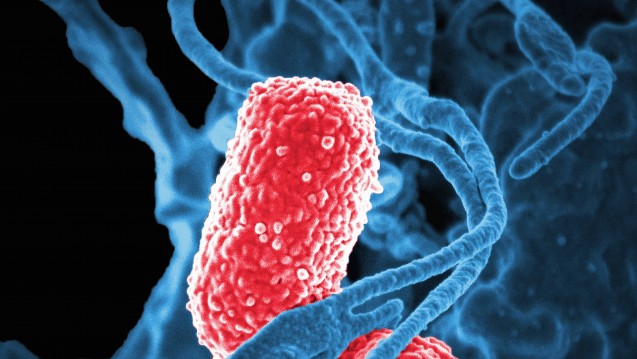
Klebsiella pneumoniae: Erreger von Sepsis und Pneumonien, insbesondere bei Carbapenemresistenz fehlen häufig Antibiotika. (Foto: dpa)
Resistenzen bei Klebsiella
Als gramnegative Bakterien sind Klebsiellen natürlich resistent gegen eine Vielzahl antibiotischer Wirkstoffe, die schlichtweg nicht in der Lage sind, die stark lipophile äußere Membran der gramnegativen Bakterien zu durchdringen. Kleinere hydrophile Moleküle, wie beispielsweise Betalactame, können teilweise Porine nutzen, um in die Bakterienzelle zu gelangen. Mutieren diese wassergefüllten Transmembranproteine allerdings, gelangen diese antibiotischen Wirkstoffe auch dann nicht mehr oder nur geringer Konzentration an ihren Wirkort. Derart veränderte Porine stellen einen der Resistenzmechanismen bei Klebsiellen dar, allerdings nicht den dominierenden. Viel bedeutender bei Klebsiella pneumoniae ist die Bildung von Betalactamasen. Diese gelten generell bei Enterobakterienals wesentlicher Resistenzmechanismus.
So sind Enterobacetriaceae mit sogenannten ESBL (extended spectrum betalactamases) häufige Verursacher nosokomialer Infektionen. Bakterien mit derartigen Resistenzen zeigen eine Inaktivität gegenüber Penicillinen und Cephalosporine der Gruppen eins bis drei. Diesem vermehrten Aufkommen von ESBL-Bildnern versuchte man in den vergangenen Jahren durch den Einsatz von Carbapenemen – Imipenem/Cilastatin, Doripenem, Ertapenem, Meropenem – beizukommen. Das blieb jedoch nicht ohne Folgen: Man beobachtet nun eine weltweite Zunahme von Enterobakterien, die auch gegen Carbapeneme resistent sind – insbesondere bei Klebsiella pneumoniae. Wie dramatisch diese Entwicklung ist, machen folgende Zahlen deutlich: 2001 lag die Zahl Carbapenemase-bildender Klebsiella pneumoniae-Stämme noch unter einem Prozent in US-Krankenhäusern – sie stieg bis 2010 auf zehn Prozent. In Deutschland sieht die Situation aktuell noch weniger bedrohlich aus: Die Prävalenz für Carbapenem-resistente Klebsiellen lag im Jahr 2016 noch bei unter einem Prozent.
Insbesondere Carbapenem-Resistenzen sind kritisch
Die KPC, Klebsiella Pneumoniae Carbapenemase, ist derzeit die dominierende Resistenz bei Carbapenem-resistenten Enterobacteriaceae (CRE). KPC zählt zu den Klasse-A-Betalactamasen, kommt vorwiegend bei Klebsiellen vor, ist allerdings nicht auf diese Enterobakterien-Art beschränkt. Die KPC-Resistenz ist plasmidkodiert. Das bedeutet, dass die genetische Information relativ leicht und unabhängig von der chromosomalen Bakterien-DNA mittels Konjugation von einer Spezies auf eine andere übertragen werden kann. Neben KPC stellen VIM, NDM und OXA-48 wichtige Carbapenemasen bei Klebsiella pneumoniae dar. VIM und NDM sind sogenannte Klasse-B-Betalactamasen oder Metallo-Betalactamasen. „Metallo“ deswegen, da sie in ihrem aktiven Zentrum ein Zink-Ion benötigen. Im Gegensatz zu Betalactamasen vom Typ A zeigen sie noch eine Sensitivität gegen das Monobactam Aztreonam. Cayston ist in Deutschland allerdings nur inhalativ zur Therapie von Pseudomonas-Infektionen im Rahmen einer Cystischen Fibrose zugelassen, nicht zur Therapie von Klebsiella pneumoniae-Infektionen.





















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.