
- DAZ.online
- News
- Pharmazie
- Blinder Fleck ...
Evidenz-Sprechstunde
Blinder Fleck Nebenwirkungen
Stuttgart - 12.12.2016, 07:50 Uhr

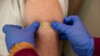
Nebenwirkungen werden oft nur unzureichend erfasst. (Foto: gioiak2 / Fotolia)
Wenn laut einer Studie die Nebenwirkungsraten „auf Placebo-Niveau“ liegen – heißt das automatisch, dass ein Mittel wunderbar verträglich ist? Leider nicht. Denn gerade bei unerwünschten Arzneimittelwirkungen ist das Wissen meist begrenzt.
Dass Arzneimittel wirksam sein müssen, ist nur die eine Seite der Medaille. Um den Stellenwert von Medikamenten richtig einschätzen zu können, brauchen wir auch Informationen über die unerwünschten Wirkungen. Und die sind gerade bei neueren Mitteln ziemlich rar. Dafür gibt es eine ganze Reihe von Gründen.
Eine wichtige Quelle für Informationen zu Nebenwirkungen sind die Zulassungsstudien. Dabei wird das neue Arzneimittel mit der bisherigen Standardtherapie oder Placebo verglichen, in der Regel in randomisierten kontrollierten Studien. Das ist auch für Erkenntnisse zu Nebenwirkungen vorteilhaft: Denn dann kann man gut unterscheiden, welche unerwünschte Wirkung tatsächlich nur oder häufiger in der Behandlungsgruppe auftritt und welche genauso häufig bei Einnahme von Placebo.
Höchstens „gelegentlich“
Zulassungsstudien haben aber ein entscheidendes Problem: Die Fallzahl, also die Anzahl der untersuchten Teilnehmer in diesen Untersuchungen, ist in der Regel nur für den Nachweis der Wirksamkeit ausgelegt. Schon aus statistischen Gründen lassen sich dann meist nur Nebenwirkungen beobachten, die mindestens bei einem von Tausend Patienten auftreten, also „gelegentlich“. Außerdem sind die Studien meist eher kurz – was bei der Einnahme über mehrere Jahre oder sogar Jahrzehnte passiert, lässt sich daraus nicht ableiten.
Hinzu kommt: Bei der Erfassung von Nebenwirkungen in Studien kann es einen Unterschied machen, ob der Arzt den Patienten gezielt nach speziellen unerwünschten Wirkungen fragt oder den Patienten selbst berichten lässt. Auch wie die erfassten Probleme dann kategorisiert werden, kann unter Umständen in der gleichen Studie sehr unterschiedlich sein, erst recht über mehrere Studien hinweg. Das erschwert die Vergleichbarkeit, verschleiert zusätzlich aber manchmal auch das wahre Problem. So hat eine Untersuchung gezeigt, dass in einer Studie zu einem Antidepressivum Suizid-Neigungen als „emotionale Labilität“ heruntergespielt wurden.
Viele Nebenwirkungen werden nie veröffentlicht
Auch ist bekannt, dass Nebenwirkungen nicht immer zuverlässig publiziert werden. Die Informationen sind dann zwar in den Studienberichten enthalten, die den Herstellern und in der Regel den Zulassungsbehörden vorliegen. In den öffentlich zugänglichen Artikeln in medizinischen Fachzeitschriften fehlen sie jedoch. Zwar gibt es bereits seit 2014 Vorgaben, wie wissenschaftliche Veröffentlichungen über unerwünschte Wirkungen berichten sollten. Allerdings werden diese Vorgaben nicht konsequent eingehalten. Darauf weist auch ein Positionspapier hin, das kürzlich im British Medical Journal erschienen ist. Darin werden Vorschläge unterbreitet, wie die Situation verbessert werden könnte. Das Problem setzt sich dadurch fort, dass fehlende Informationen in den einzelnen Publikationen auch in systematischen Übersichtsarbeiten nicht enthalten sein können, die solche Veröffentlichungen zusammenfassen.
Stützen sich die systematischen Übersichtsarbeiten dann ausschließlich auf veröffentlichte Daten, fehlt ein wesentlicher Teil der Erkenntnisse zu Nebenwirkungen. Deshalb sollten sich systematische Übersichtsarbeiten besonders zu unerwünschten Wirkungen auch konsequent um den Zugang zu bisher unveröffentlichten Daten bemühen.
Begleitende Beobachtung ist wichtig
Weil die Erkenntnisse zu Nebenwirkungen aus den Zulassungsstudien also begrenzt sind, stehen Arzneimittel auch nach der Markteinführung weiter unter Beobachtung. Pharmazeutische Unternehmen müssen regelmäßig neue Erkenntnisse, etwa aus laufenden Studien, an die Behörden melden und in manchen Fällen auch weitere Sicherheitsstudien durchführen. Sehr wichtige Instrumente für die Erfassung von Nebenwirkungen sind darüber hinaus Spontanmeldesysteme.
Hier sammeln die zuständigen Behörden Verdachtsfälle von Nebenwirkungen und werten diese fortlaufend auf. Diese Systeme haben allerdings entscheidende Einschränkungen: In der Regel werden nicht alle Verdachtsfälle auch tatsächlich gemeldet (under-reporting). Hier können auch Apotheker aktiv werden. Umgekehrt kann aber auch beispielsweise eine aktuelle mediale Berichterstattung dazu führen, dass Spontanmeldungen überproportional zunehmen.
Zusammenhänge sind kaum zu entschlüsseln
Deshalb ist eine zuverlässige Quantifizierung von unerwünschten Wirkungen anhand von Spontanmeldungen nicht möglich. Und: In vielen Fällen ist es schwierig, manchmal sogar unmöglich, tatsächlich einen kausalen Zusammenhang zwischen der Einnahme des Arzneimittels und dem aufgetretenen Problem herzustellen. Häufig ist die Dokumentation von Verdachtsfällen unvollständig, etwa was Vorerkrankungen oder die Begleitmedikation angeht.
Die Bewertung kann auch dann schwierig sein, wenn die verdächtigen, aber unspezifischen Symptome auch häufig bei Menschen vorkommen, die nicht mit dem Arzneimittel behandelt werden, beispielsweise Kopfschmerzen. Gleiches gilt auch, wenn die Beschwerden bei der eigentlichen Erkrankung gehäuft auftreten. So ist es etwa bekannt, dass Patienten mit einem Typ-2-Diabetes allein schon durch die Erkrankung ein erhöhtes Risiko für eine Pankreatitis aufweisen. Lässt ein Antidiabetikum die Wahrscheinlichkeit für eine Entzündung der Bauchspeicheldrüse nur leicht ansteigen, kann dieses leicht erhöhte Risiko im „Grundrauschen“ der Erkrankung untergehen.
Unsicherheit wird zunehmen
Die Beschreibung zeigt: Bei der sicheren Erfassung von Nebenwirkungen gibt es noch zahlreiche Baustellen. Und das Problem könnte sich noch weiter verschärfen, wenn mehr Arzneimitteln im Rahmen der geplanten beschleunigten Zulassung („adaptive pathways“) bereits auf den Markt kommen, wenn erst relativ wenige Patienten über relativ kurze Zeit in Studien untersucht wurden. Fazit: Die Floskel „gut verträglich“ heißt oft nur: „Bisher sind nur wenige Nebenwirkungen aufgefallen“. Dann gilt es aber immer zu bedenken: Ein fehlender Beleg für Nebenwirkungen ist nicht das gleiche wie ein Beleg, dass Nebenwirkungen fehlen.
















3 Kommentare
Gratulation!
von Cornelia Stolze am 02.01.2017 um 14:05 Uhr
» Auf diesen Kommentar antworten | 0 Antworten
Beleg, dass Nebenwirkungen fehlen
von Christoph Theurer am 14.12.2016 um 14:32 Uhr
» Auf diesen Kommentar antworten | 1 Antwort
AW: Beleg, dass Nebenwirkungen fehlen
von Dr. Iris Hinneburg am 10.01.2017 um 9:25 Uhr
Das Kommentieren ist aktuell nicht möglich.