
- DAZ.online
- News
- Spektrum
- Künstliche Beta-Zellen ...
Studie in Science
Künstliche Beta-Zellen regulieren Blutzucker
Basel - 09.12.2016, 09:50 Uhr
Künstliche Beta-Zellen brachten im Versuch den Blutzucker schnell auf den Normalwert. (Foto: Sherry Young / Fotolia)
Weder Typ-1 noch Typ-2-Diabetes sind bislang heilbar. Die Betroffenen benötigen ihr Leben lang eine Therapie mit Insulin und/oder oralen Antidiabetika. Forscher testen nun, ob sich mit mit künstlichen, gentechnisch hergestellten Beta-Zellen die fehlenden beziehungsweise die gestörten Funktionen wiederherstellen lassen.
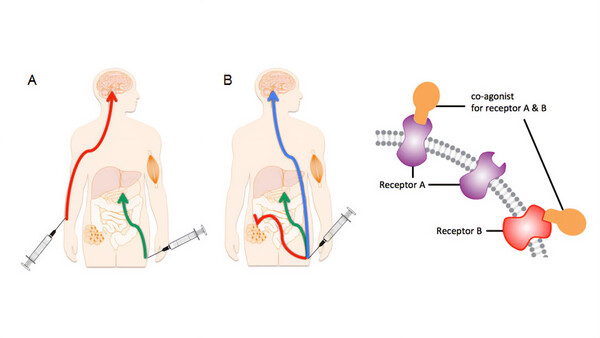
Ein internationales Forscherteam hat menschliche Nierenzellen so verändert, dass sie selbsttätig den Blutzuckerspiegel regulieren können. Solche künstlichen Beta-Zellen könnten eines Tages vielleicht zur Behandlung des Diabetes mellitus eingesetzt werden. Bei Mäusen mit Typ-1-Diabetes hätten die Zellen die Blutglucose innerhalb von wenigen Tagen auf Normalwerte gebracht, schreiben Martin Fussenegger von einem Institut der ETH Zürich mit Sitz in Basel (Schweiz) und seine Kollegen im Fachmagazin „Science“.
Ob die künstlichen Beta-Zellen auch beim Menschen funktionieren, müsse zunächst in klinischen Studien getestet werden. Auch wenn diese Tests erfolgreich verlaufen, würden noch Jahre vergehen, bis die Zellen für Patienten verfügbar sind. Das Interessante an dem Ansatz ist, dass sowohl Typ-1- als auch Typ-2-Diabetes behandelt werden können.
Tunnelprotein Cav1.3 macht für den Blutzuckerspiegel empfindlich
Die Gruppe um Fussenegger verwendete für ihre Versuche eine Zelllinie, die aus menschlichen Nieren stammt. Denn Beta-Zellen lassen sich nur schwer im Labor kultivieren. Die Wissenschaftler fanden heraus, dass hauptsächlich das Tunnelprotein Cav1.3 für den Blutglucosespiegel empfindlich macht. Das entsprechende Gen brachten sie ins Erbgut der Nierenzelle ein. Außerdem statteten sie die Zelle mit Genen aus, die für die Produktion von Insulin oder GLP-1 (Glucagon-like Peptid 1) notwendig sind.
Die genveränderten, insulinproduzierenden Zellen spritzten die Forscher Mäusen mit Typ-1-Diabetes in die Bauchhöhle. Bereits nach zwei bis drei Tagen sank der Blutzuckerspiegel auf ein normales Niveau. Eine zu hohe Insulinfreisetzung, wie sie teilweise bei anderen Therapieansätzen auftrete, hätten sie nicht feststellen können, schreiben die Biotechnologen. Bei Mäusen mit Typ-2-Diabetes habe die Zellvariante, die GLP-1 produziert, zu einer verbesserten Insulinausschüttung bei hohen Blutzuckerwerten geführt.
Den Ansatz der Forscher findet Karsten Müssig, stellvertretender Direktor der Klinik für Endokrinologie und Diabetologie am Universitätsklinikum Düsseldorf, „sehr spannend und wichtig“. Müssig, der nicht an der Studie beteiligt war, kennt selbst die Fragen der Patienten nach einer Therapie, die an den Ursachen der Krankheit ansetzt. Dennoch seien die vorhandenen Diabetes-Therapien sehr sicher und zuverlässig, sodass man bei dem neuen Ansatz jegliches Risiko, das etwa von den eingesetzten Zellen ausgehen könnte, ausschließen müsse. Sollte der neue Ansatz aber beim Menschen funktionieren, wäre das nach Müssig „ein großer Zugewinn an Lebensqualität für die Patienten“.
Mehr als sechs Millionen Deutsche sind an Diabetes beider Varianten erkrankt, heißt es in dem kürzlich veröffentlichten Deutschen Gesundheitsbericht Diabetes 2016 unter Berufung auf Daten der Internationalen Diabetes Förderation aus dem Jahr 2015. Wenn man eine geschätzte Dunkelziffer einrechne, könnten es sogar 7,6 Millionen sein. Weltweit sind mehrere hundert Millionen Menschen von der Stoffwechselkrankheit betroffen.




















0 Kommentare
Das Kommentieren ist aktuell nicht möglich.